Первая помощь при синдроме длительного сдавливания

Что происходит с конечностями во время длительного сдавливания?
По-другому синдром длительного сдавливания называют травматическим токсикозом. Данный процесс начинается в результате сдавливания одного или нескольких крупных сегментов любой конечности с выраженным массивом. В основном, это область ягодиц, голени, бедер.
Любая часть человеческого тела после длительного сдавливания провоцирует нарушение тканевого кровообращения и прекращает поступление к ним кислорода и питательных веществ. Все это приводит к омертвлению тканей, а, как нам известно, атрофированные ткани начинают издавать ядовитые продукты, которые поступают в человеческий организм. Эти яды называются аутотоксинами.
Как только конечность будет освобождена от сдавливания, то в кровь сразу же начинают поступать аутотоксины, причем в большом количестве. В это время состояние больного значительно ухудшается. Нередки случаи, когда все может закончиться остановкой сердца. Подобные яды могут мгновенно прекратить всю деятельность сердца, а также негативно сказаться на работе центральной нервной системы, печени и почек.
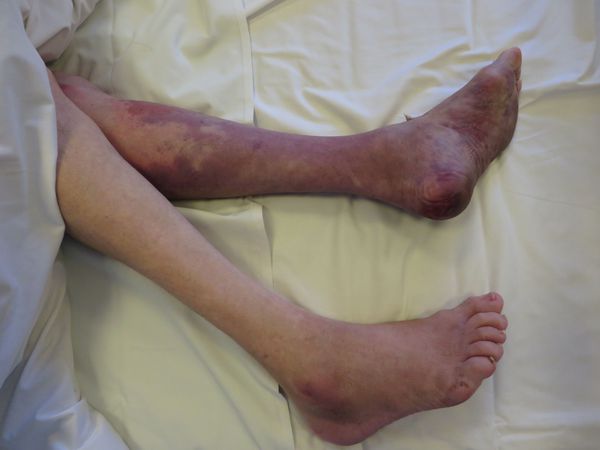
Как только человека освободили от длительного сдавливания, то начинается процесс отека поврежденных сегментов конечностей. Можно заметить, как структура ткани моментально уплотняется.
Кожа в начале бледная, но потом резко становится багровой с ярко выраженным синим оттенком. Иногда можно заметить очаги мелких кровоизлияний. Нередко, на коже сдавленной конечности наблюдаются светлые или кровянистые пузырьки. Сами по себе кожные покровы достаточно холодные, а чувствительность практически отсутствует. Что касается пульса, то его очень тяжело прощупать.
Синдром длительного сдавливания делится на три стадии. Все зависит от того, насколько сильно была сдавлена конечность. Также стадия определяется и по продолжительности сдавления.
Итак, данный синдром делится на такие степени тяжести:
Оказание первой помощи при синдроме длительного сдавливания

Правильное освобождение человека начинается с головы к туловищу. Но бывают и исключения, поэтому нужно ориентироваться по ситуации. Очень важно не дать пациенту задохнуться, что случается довольно часто. Для этого по возможности необходимо разместить человека в удобном положении и очистить все верхние дыхательные пути. Таким образом вы сможете избежать асфиксии. Если вы заметили у человека внешнее кровотечение, то должны сразу же его остановить.
Начинаем оказывать первую помощь
Во-первых, запомните, что никогда и ни при каких условиях нельзя резко поднимать предмет, который придавил человека. Приподнимаем лишь одну часть, а в это время начинаем потихоньку перебинтовать сдавленную конечность эластичным бинтом. Очень важно бинтовать эластичным бинтом, конечно, если его не будет, то можно марлевым. Перед вами стоит задача, постепенно поднимать предмет и перебинтовать конечность. Все это делается до тех пор, пока она не будет полностью освобождена. Почему же нельзя просто поднять предмет и забинтовать всю конечность? Дело в том, что при сдавливании ткани атрофируются и начинают выделять токсины, а если мы сделаем не так, как нужно, то все токсические вещества резко попадут в организм, и все закончиться летальным исходом пострадавшего. Поэтому медленные и уверенные движения могут сохранить человеку жизнь.
После того, как вы освободите человека из под сдавливающего предмета, необходимо обложить место травмы чем-то холодным. Под саму конечность покладите что-то мягкое (куртку, сумку, любые тряпки и так далее).
Уже после этого, пострадавшего можно транспортировать. В этот период важно максимально следить за его состоянием.
Потрогайте живот, если нет повреждений внутренних органов, то он будет мягким. В таком случае человеку нужно давать много пить. В теплую водичку можно добавить сосуду, это может улучшить состояние его почек. Если вы нащупали какие-либо уплотнения в области живота, то значит повреждены внутренние органы.
Не стоит на конечность прикладывать жгут, это может навредить человеку. Разрешается использовать его только в том случае, если присутствует кровотечение, или конечность потеряла свою жизнеспособность.
Нельзя сразу утверждать, чем закончится данная ситуация. Все зависит от большинства факторов. Бывают случаи, когда человек целые сутки был придавлен и после лечения полностью восстановился, а бывает, что люди находятся под завалами несколько часов и умирают.
Если вы на протяжении двадцати минут не можете освободить пострадавшего, то прекратите свои действия и ожидайте приезда бригады спасателей и скорой медицинской помощи.
Перед вами стоит основная задача – попытаться правильно высвободить придавленную конечность. Если у вас это получилось, то забинтуйте ее и обложите холодными предметами. Давайте больному много пить. В этих действиях заключается суть первой помощи, а далее остаётся ждать врачебную бригаду.
Извлечение и перемещение пострадавшего
Способы извлечения и перемещения пострадавшего
Иногда может возникнуть ситуация, когда требуется извлечение пострадавшего. При этом следует помнить, что экстренное извлечение пострадавших из автомобиля или другого труднодоступного места выполняется только при наличии угрозы для его жизни и здоровья и невозможности оказания первой помощи в тех условиях, в которых находится пострадавший. Во всех остальных случаях лучше дождаться приезда скорой медицинской помощи и других служб, участвующих в ликвидации последствий происшествия.
Если пострадавший находится в сознании
Его экстренное извлечение производится так: руки участника оказания первой помощи проводятся под подмышками пострадавшего, фиксируют его предплечье, после чего пострадавший извлекается наружу.
При извлечении пострадавшего, находящегося без сознания или с подозрением на травму шейного отдела позвоночника
Необходимо фиксировать ему голову и шею. При этом одна из рук участника оказания первой помощи фиксирует за нижнюю челюсть голову пострадавшего, а вторая держит его противоположное предплечье.
После извлечения
После извлечения следует переместить пострадавшего на безопасное расстояние.
Способы перемещения пострадавшего до транспорта или в безопасное место
Перемещать пострадавшего до транспорта или в безопасное место можно различными способами, зависящими от характера травм и состояния пострадавшего, количества участников перемещения и их физических возможностей.
1. Перемещение пострадавшего в одиночку с поддержкой
Используется для перемещения легкопострадавших лиц, находящихся в сознании.
2. Перемещение пострадавшего в одиночку волоком
Применяется для перемещения на близкое расстояние пострадавших, имеющих значительный вес. Нежелательно использовать у пострадавших с травмами нижних конечностей.
3. Переноска пострадавшего в одиночку на спине
Может использоваться для переноски пострадавших, имеющих небольшой вес. Не применяется для переноски пострадавших, находящихся без сознания.
4. Переноска пострадавшего на руках
Используется лицами, имеющими достаточную для применения этого способа физическую силу. Этим способом возможна переноска пострадавших, находящихся без сознания. Нежелательно переносить так пострадавших с подозрением на травму позвоночника.
5. Переноска пострадавшего в одиночку на плече
При переноске таким способом следует придерживать пострадавшего за руку. Этот способ не применяется при переноске пострадавших с травмами груди, живота и позвоночника.
6. Переноска пострадавшего вдвоем на замке из четырех рук
Руки берутся таким образом, чтобы обхватить запястье другой руки и руки помощника. Фиксация кистей должна быть достаточно прочной, чтобы удержать пострадавшего.
7. Переноска пострадавшего вдвоем на замке из трех рук с поддержкой под спину
При использовании этого способа один из участников оказания первой помощи не берет руку в замок, а располагает ее на плече у другого. На эту руку пострадавший может опираться при переноске. Таким образом осуществляется переноска пострадавших, у которых есть риск потери сознания или пострадавших, которые не могут удержаться на замке из четырех рук.
8. Переноска пострадавшего вдвоем за руки и ноги
При переноске этим способом, один из участников оказания первой помощи держит пострадавшего за предплечье одной руки, просунув руки подмышки, а другой – под колени.
9. Переноска пострадавшего с подозрением на травму позвоночника
Для переноски пострадавшего с подозрением на травму позвоночника необходимо несколько человек, которые под руководством одного из участников оказания первой помощи поднимают и переносят пострадавшего. При переноске один из участников оказания первой помощи должен фиксировать голову и шею пострадавшего своими предплечьями. Более удобно и безопасно для пострадавшего с подозрением на травму позвоночника переносить его на твердой ровной поверхности (например, на щите).
Синдром длительного сдавления
Синдром длительного сдавления (СДС) – это тяжёлое патологическое состояние, возникающее в результате закрытого повреждения больших участков мягких тканей под влиянием большой и/или длительно действующей механической силы, сопровождающийся комплексом специфических патологических расстройств (шок, нарушения сердечного ритма, острого повреждения почек, компартмент-синдром), чаще всего в конечностях на срок более 2 часов.
В отечественной литературе СДС впервые под названием «синдром размозжения и травматического сжатия конечностей» описал в 1945 году Пытель А. Я. На основании материалов Ашхабадского землетрясения 1948 года Еланским Н. Н. в 1950 году была подробно описана клиническая картина и лечение синдрома длительного раздавливания, и высказано мнение о ведущей роли токсикоза в развитии клинической картины.
В мирное время наиболее часто СДС возникает у пострадавших во время землетрясений и техногенных катастроф (табл. 1).
Частота развития СДС при землетрясениях
Место землетрясения, год, автор
Ашхабад, 1948 г. (Кузин М. И. )
Марокко, 1960 г. (Шутеу Ю. и соавт. )
Италия, 1980 г. (Santangeio М. et al. )
Армения, 1988 г. (Нечаев Э. А. )
В таблице 2 приведены основные причины, приводящие к СДС.
Основные этиологические факторы СДС
Электротравма, ожоги, отморожения, тяжёлая сочетанная травма
Синдром позиционного сдавления, «турникетный синдром», тромбоз, артериальная эмболия
Гипоксический (перенапряжение и выраженная гипоксия мышечной ткани)
Избыточные физические нагрузки, «маршевая миоглобинурия», столбняк, судороги, озноб, эпилептический статус, белая горячка
Пиомиозит, сепсис, бактериальные и вирусные миозиты
Гипокалиемия, гипофосфатемия, гипокальциемия, гиперосмолярность, гипотиреоз, сахарный диабет
Болезнь МакАрдла (нехватка фосфорилазы в мышечной ткани), болезнь Таруи (отсутствие фосфофруктокмазы)
В результате сдавления тканей происходит нарушение кровотока в сосудах и накопление продуктов жизнедеятельности тканей. После восстановления кровотока продукты клеточного распада (миоглобин, гистомин, серотонин, олиго– и полипептиды, калий) начинают поступать в системный кровоток. Патологические продукты активируют свёртывающую систему крови, что приводит к развитию ДВС-синдрома. Необходимо отметить, что ещё одним повреждающим фактором является депонирование воды в повреждённых тканях и развитие гиповолемического шока. Высокая концентрация миоглобина в почечных канальцах в условиях кислой среды приводит к формированию нерастворимых глобул, вызывающих внутриканальцевую обструкцию и острый канальцевый некроз.
В результате гиповолемии, ДВС-синдрома, поступающих в кровоток продуктов цитолиза, в частности миоглобина, развивается полиорганная недостаточность, ведущее место в которой занимает острое повреждение почек (ОПП).
В зависимости от обширности и длительности сдавления тканей выделяют три степени тяжести течения СДС (табл. 3).
Классификация СДС по степени тяжести
Область сдавления конечности
СДС лёгкой степени
Небольшая (предплечье или голень)
Эндогенная интоксикация незначительная, олигурия устраняется через несколько суток
СДС средней тяжести
Более обширные участки сдавления (бедро, плечо)
Умеренный эндотоксикоз и ОПП в течение недели и более после травмы
Определяется сроками и качеством первой помощи и лечения с ранним применением экстракорпоральной детоксикации
СДС тяжелой степени
Сдавление одной или двух конечностей
Быстро нарастает тяжёлая эндогенная интоксикация, развивается полиорганная недостаточность, включая ОПП
При отсутствии своевременного интенсивного лечения с использованием гемодиализа прогноз неблагоприятен
Клиническая картина СДС имеет чёткую периодичность.
Первый период (от 24 до 48 часов после освобождения от сдавления) характеризуется развитием отёка тканей, гиповолемическим шоком и болевым синдромом.
Второй период СДС (с 3-4-х по 8-12-е сутки) проявляется нарастанием отёка сдавленных тканей, нарушением микроциркуляции и формированием ОПП. В лабораторных анализах крови обнаруживается прогрессирующая анемия, гемоконцентрация сменяется гемодилюцией, уменьшается диурез, растет уровень остаточного азота. Если лечение оказывается неэффективным, развиваются анурия и уремическая кома. Летальность в этот период достигает 35%.
В третьем периоде (с 3-4 недели заболевания) наблюдаются клинические проявления полиорганной недостаточности, включающие ОПП, острое повреждение лёгких, сердечную недостаточность, ДВС-синдром и желудочно-кишечное кровотечение. В данный период возможно присоединение гнойной инфекции, что может привести к развитию сепсиса и летальному исходу.
Завершается СДС периодом реконвалесценции и восстановлением утраченных функций. Данный период начинается с непродолжительной полиурии, что свидетельствует о разрешении ОПП. Постепенно восстанавливается гомеостаз.
Диагностика СДС основывается на анамнестических и клинико-лабораторных данных.
Лабораторные признаки СДС складываются из повышения уровня креатинфосфокиназы, метаболического ацидоза, гиперфосфатемии, мочевой кислоты и миоглобина. Доказательством тяжёлого повреждения почек является кислая реакция мочи, появление крови в моче (макрогематурия). Моча становится красной, её относительная плотность значительно увеличивается, определяется белок в моче. Признаками ОПП служат снижение диуреза до олигурии (суточный диурез менее 400 мл), повышение уровня мочевины, креатинина, калия сыворотки крови.
Лечебные мероприятия должны начинаться на догоспитальном этапе и включают в себя обезболивание, внутривенную инфузию жидкости, введение гепарина. Пострадавший должен быть доставлен в стационар в кратчайшие сроки. При наблюдении и лечении больных необходимо учитывать риск развития гиперкалиемии вскоре после высвобождение пострадавшей конечности, проводить тщательный мониторинг в отношении развития шока и метаболических расстройств.
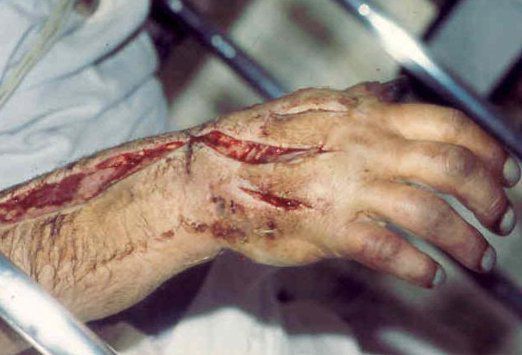
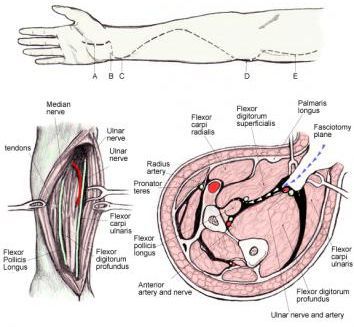
В стационаре по показаниям проводится хирургическая обработка поражённых участков, включая «лампасные» разрезы с обязательным рассечением кожи, подкожной клетчатки и фасций в пределах отёчных тканей. Это необходимо для снятия вторичной компрессии поражённых тканей. В случае выявления некроза только части мышц конечности выполняется их иссечение – миэктомия. Нежизнеспособные конечности с признаками сухой или влажной гангрены, а также ишемического некроза (мышечная контрактура, полное отсутствие чувствительности, при диагностическом рассечении кожи – мышцы тёмные или наоборот обесцвеченные, желтоватые, при надрезе не сокращаются и не кровоточат) подлежат ампутации выше уровня границы сдавления, в пределах здоровых тканей.
Обязательными является проведения массивной инфузионной терапии. Инфузионная терапия направлена на коррекцию водно-электролитных нарушений, шока, метаболического ацидоза, профилактику ДВС-синдрома и уменьшения или предотвращения ОПП.
Антибактериальная терапия должна начинаться, как можно раньше и использована не только для лечения, но, прежде всего, для профилактики инфекционных осложнений. При этом необходимо исключить применение нефро- и гепатотоксичных препаратов.
Более 10% пострадавших нуждаются в проведении экстракорпоральной детоксикации. Анурия в течение суток при неэффективности консервативной терапии, гиперазотемия (мочевина более 25 ммоль/л, креатинин более 500 мкмоль/л), гиперкалиемия (более 6, 5 ммоль/л), сохраняющиеся гипергидратация и метаболический ацидоз требуют незамедлительного начала заместительной почечной терапии – гемодиализа, гемофильтрации, гемодиафильтрации. Методы заместительной почечной терапии позволяют удалять из кровотока средне- и низкомолекулярные токсические вещества, устранять нарушения кислотно-основного состояния и водно-электролитные нарушения.
В первые сутки показано проведение плазмафереза (ПФ). Согласно данным, представленным Воробьёвым П. А. (2004), ПФ показал высокую эффективность при лечении больных пострадавших в результате землетрясения в Армении в 1988 г. Проведение ПФ в первые сутки после декомпрессии позволило снизить частоту возникновения ОПП до 14, 2%. Эффективность ПФ связана с быстрым удалением миоглобина, тканевого тромбопластина и других продуктов клеточного распада.
СДС в настоящее время имеет тенденцию к росту во всём мире. Это связано, в том числе с увеличением пострадавших в результате дорожно-транспортных происшествий. Прогнозировать течение заболевания достаточно сложно, так как большинство данных поступают из очагов землетрясений и других техногенных катастроф. Согласно имеющимся данным летальность зависит от сроков начала лечения и составляет от 3 до 50%. В случае развития ОПП летальность может достигать 90%. Применение методов заместительной почечной терапии позволило снизить летальность до 60%.
Что такое синдром длительного сдавления? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Синдром длительного сдавления (краш-синдром, СДС) — жизнеугрожающее состояние, которое возникает в связи с длительным сдавлением любой части тела и последующим её высвобождением, вызывающее травматический шок и часто приводящее к смерти.
Возникновению данного синдрома способствуют два условия:
Эти факторы приводят к тому, что после высвобождения сдавленной части тела травма выходит за пределы повреждения и локальной травматической реакции. [19]
В зоне сдавления образуются токсические продукты (свободный миоглобин, креатинин, калий, фосфор), которые не «размываются» жидкостью, скопившейся из-за механического препятствия циркуляции её тока. [10] В связи с этим после устранения причины сдавления возникает системная реакция организма — продукты разрушенных тканей попадают в кровоток. Так происходит отравление организма — токсемия.
Особая форма краш-синдрома — синдром позиционного сдавления (СПС). В этой ситуации нет травмирующего извне фактора, однако компрессия тканей возникает от неестественного и длительного положения тела. [17] Чаще всего СПС характерен для человека в состоянии сильного опьянения: угнетение сознания и болевой чувствительности в сочетании с длительным неподвижным положением приводят к критической ишемии (снижению кровоснабжения в отдельном участке тела). Это вовсе не означает, что для позиционного сдавления человек обязательно должен часами «отлёживать» руку или ногу. Некроз тканей может быть вызван максимальным сгибанием сустава, достаточно длительным по времени, что ведёт к передавливанию сосудистого пучка и нарушению кровоснабжения тканей. [13] Сопутствующие сдвиги гомеостаза (саморегуляции организма), характерные для биохимии опьянения, сопутствуют описанному позиционному синдрому. [1]
От истинного СДС позиционное сдавление отличается темпами нарастания токсемии и редкой частотой необратимых поражений органов.
Частным и наименьшим по разрушительности является неврологический симптом. Он возникает довольно редко и является отдельным компонентом краш-синдрома. Этот симптом проявляется в виде повреждения или нарушения работы того или иного нерва (нейропатии). При этом не наблюдается фонового хронического неврологического заболевания или факта травмы. Данное состояние является обратимым.
Симптомы синдрома длительного сдавления
Симптоматика краш-синдрома обширна и разнообразна. Она складывается из местных (локальных) и общих проявлений, любое из которых уже само по себе является тяжёлой травмой. [5]
Как развиваются признаки синдрома длительного сдавления
При первичном осмотре пациента местные симптомы могут быть расценены неправильно в связи с неочевидностью повреждения: поражённые ткани на ранних сроках выглядят здоровее, чем есть на самом деле. [8] Некротические (отмирающие) зоны отчётливо проявляются только через несколько суток, а их отграничение может продолжаться и в дальнейшем. [1]
Масштабы локальных нарушений становятся явными уже на этапе присоединения осложнений. Этот факт требует от хирурга особой тактики — осуществления вторичной ревизии (осмотра) пострадавшего.
Местная симптоматика в первую очередь представлена встречающимися в быту травмами, но их массивность более значительна. Для СДС характерны сочетанные и комбинированные повреждения, политравмы.
Как выглядят проявления краш-синдрома
При краш-синдроме возникают большие площади деструкции (разрушения), органоразрушающие и необратимые травмы. [22] Помимо скелетной травмы и повреждений мягких тканей СДС часто сопутствуют нейротравмы (повреждение нервной системы), торакальные (травмы грудной клетки) и абдоминальные (внутрибрюшные) повреждения. Усугубить состояние пострадавшего могут продолжающиеся на месте происшествия кровотечения и инфекционные осложнения, возникшие ранее.
Местные повреждения запускают такой общий процесс, как шок. Его появление при СДС обусловлено множественностью травм, длительной болевой импульсацией и недостатком кровоснабжения сдавленного сегмента тела. [16]
Шок при краш-синдроме является многокомпонентным: механизм длительного сдавления приводит к развитию таких типов стресса организма, как гиповолемический (снижение объёма циркулирующей крови), инфекционно-токсический и травматический. [14] Особенно опасны при СДС токсические компоненты шока, которым характерна внезапность: они в большом количестве после высвобождения сдавленной части тела одномоментно попадают в кровоток. Сочетание тяжёлого местного повреждения и токсического действия собственных тканей обуславливает течение болезни и может привести к фатальному исходу.
Патогенез синдрома длительного сдавления
Человеческий организм обладает компенсаторными возможностями — реакция организма на повреждения, при которой функции поражённого участка тела осуществляет другой орган. На фоне длительного пребывания человека в условиях гиповолемии (снижения объёма циркулирующей крови), интенсивной боли, вынужденного положения и сопутствующих травм внутренних органов такие способности организма находятся на пределе либо совсем иссякают.
Нарушение объёма эритроцитов в крови и поступление плазмы в межтканевое пространство вызывает ишемию, замедление кровотока и повышение проницаемости капилляров. Пропотевание плазмы в ткани и межтканевое пространство также приводит к накоплению миоглобина (белка, создающего запасы кислорода в мышцах). Падение артериального давления поддерживает гипоперфузию (недостаточное кровоснабжение), плазмопотерю и нарастание отёка тканей. [1]
В течение всего времени сдавления продукты распада тканей, поступающие в кровь, поражают почки. После высвобождения пострадавшего происходит резкое усиление выброса токсических веществ и массивное «вымывание» тканевого детрита (разрушенных клеток) в кровяное русло. Освобождённый от блока-сдавления, кровоток возобновляется, неминуемо заполняя циркулирующий объём крови возникшими аутотоксинами. [4] Это приводит к появлению острой почечной недостаточности, в результате чего возникают незамедлительные аутоиммунные реакции: температурные кризы, генерализованные нарушения гуморальной регуляции (обменных процессов).
Почечная недостаточность развивается из-за блокирования канальцев почек миоглобином разрушенных мышц и прекращения жизненно необходимого процесса реабсорбции (обратного всасывания воды). Это значительно усугубляется ионными нарушениями. Продукты распада тканей, дополнительно поступающие в кровь, неконтролируемо влияют на диаметр просвета кровеносных сосудов. В результате сосуды сужаются, в том числе и в фильтрационных клубочках почек, что ведет к тромбозу и полному прекращению фильтрации. [10]
В связи с острой почечной недостаточностью возникшая декомпенсация усугубляется нарастающим ионным дисбалансом (гиперкалиемией). Это приводит к грубым нарушениям саморегуляции организма и «закислению» внутренних сред — ацидозу. [16]
Феномен взаимного отягощения (гиповолемия + болевая импульсация + токсемия) разворачивается теперь в полной мере. Симптомы становятся максимально выраженными, каскадными и нарастающими, а вероятность их устранения силами организма — невозможной. [20]
Описанным нарушениям сопутствует крах гемодинамики (движение крови по сосудам) в связи с кровопотерей и рефлекторной гипотонией (понижение кровеносного давления). Это приводит к ступенчатому нарастанию тяжести и формированию порочного круга. Прервать патологические процессы при синдроме длительного сдавления возможно только медицинским вмешательством — своевременным, координированным и компетентным.
Классификация и стадии развития синдрома длительного сдавления
Классификация краш-синдрома основывается на тяжести клинического проявления, которое зависит от площади и длительности сдавления.
Формы СДС:
| Форма | Описание |
|---|---|
| Лёгкая | сдавление верхней или нижней конечности не более 4 часов |
| Средняя | сдавление целой конечности или двух сегментов разных конечностей не более 6 часов |
| Тяжёлая | сдавление двух верхних или двух нижних конечностей 6-8 часов |
| Крайне тяжёлая | сдавление двух конечностей более 8 часов |
В связи с изученностью патогенеза краш-синдрома и известностью прогноза каждой формы СДС данная классификация является общепринятой и остаётся неизменной уже долгое время. [10] И хотя она довольно упрощённая, и в ней не учитываются детали локальных повреждений, данная систематизация доказывает свою значимость при распределении потоков больных в условиях катастрофы, тем самым повышая эффективность медицинской помощи. [1] [22]
Помимо данной классификации некоторые авторы выделяют и другие типизации краш-синдрома:
Однако данные шкалы малопригодны для быстрой оценки состояния больных, так как замедляют оказание помощи проведением лабораторно-инструментальных исследований. [11]
Перед проведением диагностики и анализа клинической картины важно оценить, к какой стадии относится конкретный СДС:
Осложнения синдрома длительного сдавления
Степень тяжести краш-синдрома и вероятность его исхода зависят от возникших осложнений. К основным осложнениям СДС относятся:
Хронология осложнений играет ведущую роль в синдроме длительного сдавления, объясняя многие клинические закономерности.
Большинство авторов расценивают острую почечную недостаточность как компонент СДС, хотя фактически она является осложнением массивного повреждения и недостаточного кровоснабжения. [16]
В силу тяжести повреждений возникает благоприятная почва для развития проблем «интенсивного отделения»:
Эти осложнения не всегда возникают при СДС, однако их проявление часто становится причиной смерти большого процента пострадавших. [1]
Также при СДС возникают локальные осложнения ран: [9]
Локальный статус ран при синдроме длительного сдавления всегда вызывает опасения и неблагоприятен при прогнозе, даже с условием полноценной и своевременной хирургической обработки. Заживление ран, открытых переломов, повреждений внутренних органов, протекает со значительными трудностями по причине сопутствующего шока. Феномен взаимного отягощения резко выражен.
Диагностика синдрома длительного сдавления
Диагноз СДС является комплексным, то есть его можно установить, сложив и объединив компоненты полученной травмы, учитывая её механизм. Диагностика краш-синдрома превентивна — носит предостерегающий характер. Врач, учитывая обстоятельства и условия возникновения травмы, определяет СДС как ожидаемый диагноз. [19]
Несмотря на выраженность и многообразие клинических проявлений, СДС может представить трудность для многих опытных специалистов. Это связано с редкой встречаемостью синдрома в мирное время.
Диагностика резко затрудняется, если анамнез травмы неизвестен. В таком случае единственно верным тактическим решением хирурга становится настороженный подход. Он проявляется в предположении СДС в случае отсутствия контакта с пациентом, при политравме неясной давности, выраженных посегментных повреждения с компрессионным характером травмы. [10] [16] Инфицированные раны, признаки сдавления конечностей, несоответствие локальных проявлений травмы общему состоянию пациента могут также указывать на вероятность краш-синдрома.
Для детализации диагноза используют общепринятые схемы исследования: уточнение жалоб, анамнеза, механизма травмы, акцентирование на длительности сдавления и мероприятиях, предшествующих освобождению от сдавления.
При сборе анамнеза жизни уделяется внимание перенесённым заболеваниям почек: гломерулонефрит, пиелонефрит, хроническая почечная недостаточность, а также проведение нефрэктомии (удаление почки или её части).
При оценке объективного статуса показано пристальное обследование больного с целью оценки массивности повреждений. Ясное сознание, незначительность жалоб, активное положение больного не должны вводит врача в заблуждение, так как возможно, что осмотр проводится в период «светлого» промежутка, когда организм субкомпенсирован, и симптоматика не проявляется. [19]
Оцениваются объективные параметры: артериальное и центральное венозное давление, частота сердечных сокращений, частота дыхания, сатурация, диурез (объём мочи). Проводится лабораторный скрининг.
Показательны параметры биохимических анализов, «почечных» маркеров: концентрация креатинина, мочевины крови, клиренс креатинина. Ранними информативными показателями станут ионные сдвиги крови. [1]
Ревизия ран и повреждений в результате компрессии тканей выполняется первично. Она представляет собой лечебно-диагностическую манипуляцию, позволяющую уточнить глубину и обширность разрушения ткани.
С целью исключения профильных травм привлекаются узкие специалисты: урологи, нейрохирурги, абдоминальные хирурги, гинекологи. [21]
Для диагностики также используется рентгенография, компьютерная и магнитно-резонансная томографии (по выбору). Пациенты подлежат непрерывному мониторингу и даже в том случае, если на момент поступления их состояние было стабильным.
Лечение синдрома длительного сдавления
Принципиальные моменты в лечении краш-синдрома связаны с высвобождением и эвакуацией пострадавшего. Правильность действий врача на месте происшествия во многом определяет успех стационарного лечения. [10]
Алгоритм первой помощи:
Меры до освобождения от сдавления:
Меры после снятия пресса:
Нет доказанной эффективности наложения жгута на конечность до освобождения из завалов. Жгут используется лишь при продолжающемся массивном кровотечении и в этом случае может быть наложен с целью остановки кровотечения до или после извлечения пострадавшего.
Предварительное и наиболее эффективное оказание помощи зависит от стадии СДС. И хотя общая терапия краш-синдрома является комплексной, приоритетный способ лечения также зависит от стадии данного состояния.
Затем проводится туалет ран, накладываются асептические повязки. Налаживается постоянный венозный доступ (периферический), проводят инфузии растворов.
Инфузионная терапия
Инфузии проводятся под контролем диуреза (объёма мочи, образуемой за определённый промежуток времени). Для этого необходимо установить катетер Фолея — тип катетера с надувным удерживающим баллоном, используется для отвода мочи из мочевого пузыря и для введения в мочевой пузырь лекарственных жидкостей.
Для инфузий используется тёплый физраствор. Также может применяться бикарбоната натрия и 20 % маннита. Диурез необходимо поддерживать на уровне 8 литров в сутки (кроме пожилых людей), может потребоваться инфузия до 12 литров в сутки.
На фоне продолжающейся анальгезии (снятия болевого симптома), пациент транспортируется в стационар под контролем показателей гемодинамики (движения крови по сосудам). Эффективно проведение лечения в условиях отделения интенсивной терапии. [7] Показана пункция и катетеризация центральной вены, продолжение инфузионно-трансфузионной терапии (введение необходимых биохимических жидкостей) с переливанием свежезамороженной плазмы, кристаллоидных и высокомолекулярных растворов. Выполняется плазмаферез, гемодиализ (очищение крови вне организма), кислородотерапия, гипербарическая оксигенация (лечение кислородом под высоким давлением).
Исходя из показаний, проводится и симптоматическое лечение. Производят непрерывный контроль диуреза, частоты сердечных сокращений, пульса, центрального венозного давления. Контролируют ионный состав крови.
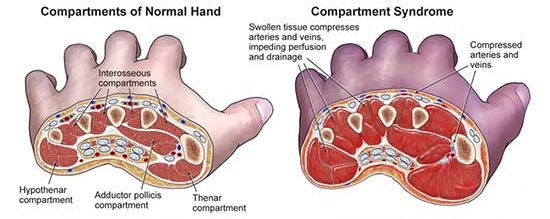
Эффективность общих мероприятий напрямую зависит от локального хирургического лечения. [16] Универсальных схем по обработке ран и ведению пострадавшего — нет. Выполняется активная профилактика компартмент-синдрома (отёка и сдавления мышц в фасциальных футлярах), в том числе раннее выполнение подкожной фасциотомии.
Оценка жизнеспособности тканей при первичной хирургической обработке бывает затруднена: отсутствие разграничений здоровой и повреждённой зоны, пограничных и мозаичных нарушений перфузии (выделение крови через ткани организма) удерживают хирургов от радикальных действий. [1]
В случае сомнений показана ампутация конечности с рассечением большинства фасциальных футляров, выполнением дополнительных доступов для адекватного осмотра, дренирования, наложения отсроченных швов либо тампонирования раны.
Клиника локальных повреждений скудна в начальном периоде СДС. Поэтому возникает необходимость вторичного осмотра раны или ревизии конечности спустя 24-28 ч. [20] Подобная тактика позволяет санировать (очищать) возникшие очаги некроза на фоне вторичного тромбоза капилляров, оценить жизнеспособность тканей и сегмента в целом, корректировать хирургический план.
Коррекция гиперкалиемии на догоспитальном этапе
Коррекция гиперкалиемии возможна после её подтверждения: необходимы лабораторные тесты и ЭКГ в полевых условиях. Исключается приём пищевых продуктов с содержанием калия. Применяются коллоидные растворы для инфузии без содержания калия.
Внутривенно вводится глюконат кальция 10 %-ный. Раствор кальция глюконата вводят из расчета 50-100 мг/ кг веса тел (вводится медленно!). Также в водится 1 ЕД инсулина короткого или ультракороткого действия в смеси с глюкозой. На указанное количество инсулина должно приходиться 1-3 г глюкозы. При этом глюкозу в 40 %-ной концентрации вводят в физраствор для получения 5-20 % раствора.
Госпитализация
Госпитализация при синдроме длительного сдавления необходима всегда. Необходимость госпитализации объяснима исключительной тяжестью травм и невозможностью их лечения в амбулаторных условиях. Редкие случаи сдавления небольших сегментов конечностей не дают права расценивать травму как незначительную и тоже требуют госпитализации.
Это связано с тем, что без дополнительного и всестороннего госпитального обследования невозможно определить масштаб поражения — клиническая картина синдрома длительного сдавления может не соответствовать истинной тяжести травмы. Госпитализация в мирное время выполняется службой скорой медицинской помощи.
Критерии выписки пациента
Критерием выписки после лечения СДС служит стабилизация общего состояния и излечение травматических повреждений. Под стабилизацией общего состояния понимают компенсацию жизненных показателей и адекватный диурез без лекарственной и инфузионной поддержки. Под излечением травм подразумевают стабилизацию переломов и заживление ран (либо явную тенденцию к заживлению в ходе перевязок).
Прогноз. Профилактика
Прогноз СДС зависит от длительности сдавления и площади сдавленных тканей. Количество смертей и процент инвалидизации предсказуемо снижается в зависимости от качества медицинской помощи, опытности хирургической бригады, оснащения стационара и возможностей отделения интенсивной терапии. [10]
Знание патогенеза и стадий краш-синдрома позволяет врачу подобрать приоритетный метод лечения согласно ситуации. В значительной массе случаев, за исключением тяжёлых форм синдрома, это приводит к функционально благоприятным исходам. [21]
Инвалидизация пациентов чаще всего связана с потерей конечностей и возникновением хронической почечной недостаточности. [16] Повлиять на качество жизни таких пациентов способна эффективная плановая медицинская помощь: программный диализ, протезирование конечностей, программа реабилитации.
Профилактика краш-синдрома неконтролируема, как и всё, что приводит к появлению жертв под завалами (обрушения, взрывы, несчастные случаи, техногенные и транспортные катастрофы). Малая доля пострадавших от СДС приходится на пациентов с производственной травмой. Чтобы избежать подобной природы возникновения краш-синдрома, необходимо соблюдать технику безопасности на предприятии, обеспечивать безопасные условия труда и осуществлять прогнозирование рисков производства.
Особое внимание следует уделить профилактикесиндрома позиционного сдавления. Часть больных с этим синдромом — пациенты с хроническими синкопальными состояниями, неврологическими синдромами, диабетики с декомпенсацией и потерей сознания. [1] Человек, вовремя оказавшийся рядом, может спасти их не только от позиционного сдавления, но и от грозных осложнений основного заболевания. Зависимым людям, которые также относятся к группе риска СПС, избежать серьёзных последствий сдавления позволят ограниченное и отвественное употребление алкоголя, а также отказ от наркотиков.