Как включить кислород в машине скорой помощи
Метод проведения ИВЛ способом «изо рта в рот» самый эффективный, однако, при оральном контакте возможна передача многих видов инфекции. Как предохранить себя от этого? Рекомендуется использование нескольких способов.
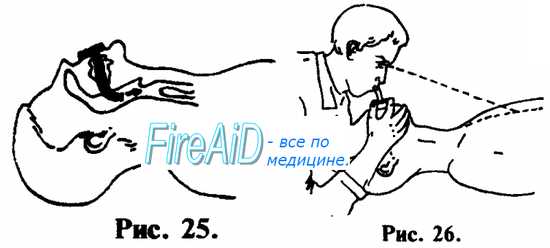
1. При возможности, лучше производите ИВЛ через S-образный воздуховод, или воздуховод любой другой конструкции (см. рис. 25, 26).
2. Если нет воздуховода, используйте прокладку из 2-х слоев марли, но не более. При 3—4 и более слоях марли, проведение ИВЛ будет затруднительно чисто физически. То же самое можно сказать и в отношении попыток производить ИВЛ, используя в качестве прокладки носовой платок или любую другую материю.
3. После проведения реанимационного пособия, включавшего в свой состав производство ИВЛ методом «рот в рот», хорошо прокашляйтесь и прополощите ротовую полость любым антисептическим раствором или, в крайнем случае, водой.
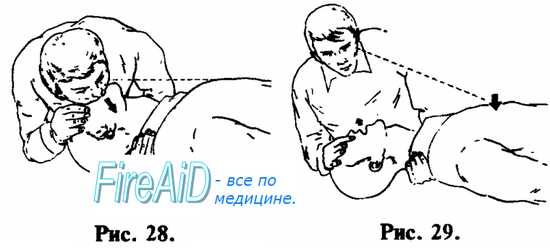
ИВЛ методом «изо рта в рот» осуществляется следующим образом. Оказывающий помощь одной рукой, помещенной на лбу пострадавшего, отгибает его голову назад, одновременно поддерживая ее другой рукой, подложенной под шею и затылок (см. рис. 27). Пальцами руки, расположенной на лбу, закрывают нос, чтобы не было утечки воздуха. Оказывающий помощь плотно охватывает своим ртом рот пострадавшего и производит выдох в его дыхательные пути. Критерий контроля эффективности — увеличение объема грудной клетки пострадавшего (см. рис. 28). После того, как грудная клетка расправилась, оказывающий помощь поворачивает свою голову в сторону и у больного происходит пассивный выдох (см. рис. 29). Интервалы дыхательных циклов должны быть в пределах физиологической нормы — не чаще 10—12 в 1 мин. (1 дыхательный цикл на 4—5 счетов). Объем выдыхаемого воздуха должен быть примерно на 50% больше обычного объема.
Если реаниматор действует в одиночку, отношение частоты сдавливаний грудной клетки к темпу ИВЛ должно составлять 15:2. В этих случаях проверяют пульс после завершения четырех циклов ИВЛ, а затем каждые 2—3 мин. Не стремитесь делать ИВЛ в режиме максимальных вдохов и выдохов в сочетании с большой частотой. Это чревато возникновением осложнений уже у реаниматора.
На фоне усиленной искусственной гипервентиляции, да еще в сочетании с естественным волнением за судьбу больного, может очень быстро развиться декомпенсированный дыхательный алкалоз с кратковременной потерей сознания, что создаст дополнительные трудности членам реанимационной бригады.
К проведению ИВЛ методом «изо рта в нос» прибегают в том случае, если нет возможности использовать вышеуказанный метод (например, при челюстно-лицевых травмах). Сразу следует отметить, что проводить ИВЛ данным способом более тяжело чисто физически. В основе этого лежат анатомические особенности верхних дыхательных путей (нос, носоглотка): они значительно уже просвета ротовой полости. Методика проведения данного пособия заключается в следующем. Оказывающий помощь одной рукой, расположенной на лбу пострадавшего, запрокидывает его голову назад, а другой рукой поднимает нижнюю челюсть вверх, закрывая рот (см. рис. 30). Дополнительно можно закрыть рот пострадавшего пальцами руки, поднимающей челюсть. Затем реаниматор охватывает нос пострадавшего своими губами и производит выдох (см. рис. 31). Оценка эффективности ИВЛ — см. выше.
При проведении ИВЛ у детей, учитывая небольшое расстояние между носом и ртом, следует сразу захватывать своими губами рот и нос пострадавшего, частота дыхания должна быть не менее 18—20 в 1 мин., с соответствующим уменьшением дыхательного обьема (ориентиром частоты дыхания и дыхательного объема могут служить величины нормы для конкретного возраста).
Предотвращению раздувания желудка при отсутствии интубации трахеи способствует поддержание дыхательных путей в открытом состоянии не только во время вдоха (медленное выполнение которого обеспечивает реаниматор), но и во время пассивного выдоха. Несмотря на это, раздувание желудка все же возможно, особенно если реаниматор один (в одиночку непрерывно поддерживать дыхательные пути в открытом состоянии невозможно).
В стремлении уменьшить растяжение желудка нельзя надавливать на область эпигастрия (это вызывает рвоту, если желудок наполнен). Вместо этого продолжают основные реанимационные мероприятия, уделяя особое внимание правильному проведению ИВЛ. Для проведения ИВЛ можно использовать дыхательный мех (мешок Амбу). Он улучшает физиологические параметры ИВЛ (пострадавший получает атмосферный воздух, не выдыхаемый; бесспорно, этот способ более гигиеничен). Трахеостомия ургентно не выполняется, т. к. даже самый высококлассный специалист быстрее, чем за 3 мин., ее не сделает.
Аппарат ИВЛ: принцип работы, клинические показания
При произношении таких словосочетаний как «аппарат ИВЛ», «искусственная вентиляция», большая часть обычных людей рисуют для себя в голове очень большое и шумное устройство, позволяющее поддерживать дыхание человека. На самом деле, на сегодняшний день, габариты и вес таких аппаратов может существенно различаться. Так, например, вес портативного аппарата ИВЛ составляет приблизительно 1,5 кг.
Рис. 1. Применение аппарата ИВЛ
Многие пациенты испытывают беспокойство по поводу работы аппарата ИВЛ, и это достаточно обосновано в связи с тем, что безопасность и наибольшая эффективность функционирования аппарата достигается благодаря правильному выбору и настройке прибора. Группа пациентов, которая может поддерживать дыхательные функции организма в домашних условиях, как правило, останавливает свой выбор на портативных устройствах и производят их настройку исходя из назначений медицинских специалистов. Необходимость аппарата ИВЛ возникает при остановке дыхания (для респираторной поддержки) или при возникновении одышки.
При выборе аппарата ИВЛ пациентам необходимо обратить внимание на несколько основополагающих моментов, среди которых — возможность насыщения воздуха кислородом, поскольку одна группа приборов производит введение кислорода только под высоким давлением, а другая часть устройств подключается к кислородным концентраторам, однако процесс их настройки несколько более сложный.
В связи с технологическим прогрессом, доступность аппаратов ИВЛ для домашнего применения увеличивается с каждым днем, но перед осуществлением покупки такого рода оборудования необходима консультация врача.
Аппарат ИВЛ: принцип работы
Рис. 2 Принцип работы аппарата ИВЛ
Аппарат ИВЛ состоит из нескольких основных частей таких как компрессор, электронные схемы, датчики, система клапанов.
Прибор способствует поступлению газовой смеси с необходимой и допустимой концентрацией кислорода в легкие пациента под давлением. В процессе его функционирования должна быть соблюдена цикличность воздуха, переключение инспирации и экспирации должно производиться с соблюдением потока, объема и давления воздуха при определенных временных параметрах. На этапе инспирации производится контролируемая вентиляция, в остальных случаях прибор осуществляет поддержку инстинктивному дыханию пациента.
Подключаться аппарат ИВЛ может двумя способами: инвазивным и неинвазивным. При неинвазивном способе подключения подача воздуха осуществляется по трубке и выводится через маску, при инвазивном же способе подключения воздушная смесь подается по интубационной трубке, введенной в трахеостому или дыхательные пути.
Клинические показания к ИВЛ
В тяжелых случаях, когда состояние больного невозможно детально обследовать или отсутствует необходимое оснащение медицинского учреждения, основными показаниями к искусственной вентиляции являются:
Данные пункты являются абсолютными показаниями к ИВЛ. Остро возникшие нарушения дыхательного ритма свидетельствуют о глубоких нарушениях центральной регуляции дыхания. Исключением являются больные с сердечной недостаточностью и диффузным атеросклеротическим поражением головного мозга. В данном случае достаточно часто возникает дыхание типа Чейна — Стокса, которое получается устранить фармакологическими препаратами.
Данное показание является относительным. Значение 40 — условное, однако его принимают за рубеж, при наступлении которого с легкостью может наступить декомпенсация самостоятельного дыхания.
В случае их сохранения после использования консервативных методов (кислородная терапия, обезболивание, восстановление дыхательных путей).
Данные проявления можно считать одними из самых важных критериев. Благодаря динамическому наблюдению можно выявить и определить степень выраженности основных симптомов, особенное значение, как правило, придают нарушениям сознания и психики, которые являются свидетельством гипоксической энцефалопатии. В отдельных случаях настоящие симптомы регрессируют после восстановления дыхательных путей, обезболивания и кислородных ингаляций. В случае же быстрого нарастания гипоксической клиники, не следует ожидать положительных эффектов от консервативных мероприятий, и необходима ИВЛ.
Классификация высокотехнологичных аппаратов ИВЛ
Современные высокотехнологичные аппараты ИВЛ позволяют осуществлять поддержку дыхания больным по составу, давлению и объему поступающего кислорода. Кроме того, современные устройства могут синхронизировать состояние больного и поступление воздуха: управляющие сигналы направляются в диафрагму по диафрагмальному нерву после чего датчики прибора их фиксируют.
Еще одним важным критерием является наличие во всех современных аппаратах сигнализации, срабатывающей в случае поломки или возникновении неконтролируемых ситуаций.
Классификация приборов производится по следующим группам:
Способ действия:
Тип привода:
Предназначение:
Сфера применения:
Тип управляющего устройства:
Аппараты ИВЛ высокочастотного струйного типа
Рис. 3 Высокочастотный аппарат ИВЛ
Одним из наиболее важных медицинских приборов является высокочастотный струйный аппарат ИВЛ, который позволяет производить обеспечение как высокочастотной струйной вентиляцией (циклическая частота более 50 ), так и нормочастотной, и сочетанной ИВЛ. Благодаря контролю давления, аппарат позволяет предотвратить возможность возникновения легочной баротравмы, а новейшие специальные системы способствуют насыщению поступающего воздуха влагой, что позволяет исключить риск осушения или переохлаждения организма пациента.
На сегодняшний день, наличие аппаратов ИВЛ необходимо как в службах скорой и неотложной помощи, так и в стационарных отделениях.
Как включить кислород в машине скорой помощи
Медицинская аппаратура в практике выездного врача скорой и неотложной медицинской помощи (Из инструкций по эксплуатации аппаратов)
Положением о городской станции скорой медицинской помощи каждая санитарная автомашина должна быть укомплектована:
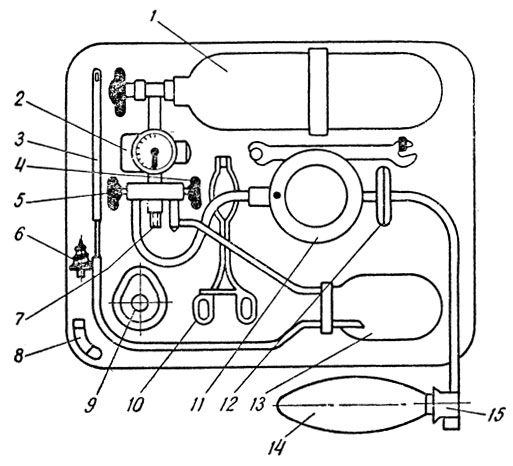
Ручной портативный аппарат РПА-2 служит для осуществления искусственного дыхания путем ритмичного вдувания в легкие атмосферного воздуха или воздуха, обогащенного кислородом.
Аппарат состоит из резинового гофрированного меха 4, резинового гофрированного шланга 2, всасывающего клапана 3, клапанной коробки 1 и резиновых масок 3 размеров 5. Аппарат комплектуется воздуховодами, винтовым роторасширителем, переходной трубкой, наголовником 6. Аппарат размещается в футляре. Резиновый гофрированный мех закреплен верхней и нижней крышками.
На нижней крышке установлен всасывающий клапан с ниппелем для присоединения трубки к кислородному баллону при необходимости подачи больному кислорода. Клапанная коробка соединяется с аппаратом при помощи гофрированного шланга, конец которого надевается на отвод тройника аппарата.
В необходимых случаях к клапанной коробке подсоединяют маску или интубационную трубку. Предохранительный клапан аппарата отрегулирован на максимальное давление в легких больного в пределах 200-350 мм вод. ст.
С двух сторон аппарата между крышками находятся ремни с отверстиями, обозначенными цифрами 0,25; 0,5; 1,0; 1,5, что соответствует рабочему объему воздуха в литрах при растяжении меха. Растяжение меха производится кожаной ручкой, прикрепленной к верхней крышке аппарата.
Искусственное дыхание осуществляется сжатием и растяжением меха.
При сжатии меха воздух по шлангу поступает в клапанную коробку, открывает клапан и направляется через маску или интубационную трубку в легкие больного. Таким образом, происходит вдох.
При растягивании меха в нем создается разрежение. Клапан закрывает отверстия в мембране, которая прогибается, в результате чего открывается свободный проход из легких к отверстиям в клапанной коробке, воздух из легких свободно выходит наружу. Таким образом, происходит пассивный выдох.
В это время объем меха заполняется свежим воздухом через всасывающий клапан.
Пострадавшего укладывают на спину, подложив под плечи подкладку, открывают рот, осматривают ротовую полость, удаляют посторонние предметы, включая зубные протезы, языкодержателем выводят язык наружу.
Стерилизация масок, трубок шлангов производится посредством мытья их водой и просушиванием. Перед употреблением маску, гофрированный шланг, интубационные трубки протирают чистым спиртом.
Портативный аппарат для искусственного дыхания ДП-2 служит для осуществления искусственного дыхания пострадавшим, у которых прекращено или ослаблено дыхание, а также в случаях клинической смерти и при параличах дыхания.
Помимо основной функции, аппарат ДП-2 может производить отсасывание жидкости из дыхательных путей больного (аспирация слюны, слизи, воды).
Аппарат ДП-2 состоит из кислородного баллона емкостью 2 л с вентилем, манометра, регулятора частоты дыхания, регулятора степени разрежения при аспирации, дыхательного автомата, банки аспиратора, штуцеров для присоединения резинового шланга от дыхательного автомата, от банки респиратора и от воздушного компрессора, от большого кислородного баллона; шланга, соединяющего дыхательный аппарат с маской увлажнителя.
К аппарату придаются маски двух размеров, контрольный мешок, языкодержатель, катетер, кислородный редуктор низкого давления, винтовой роторасширитель.
Аппаратом можно пользоваться на месте происшествия, в машине скорой помощи и в больнице.
Аппарат ДП-2 работает автоматически, используя энергию, заключенную в сжатом кислороде. Сжатый газ используется не только для дыхания, но и для приведения в действие автоматических устройств аппарата. Вдох и выдох аппарат производит автоматически:
Сжатый кислород из баллона 18 поступает в редуктор 17, снабженный манометром высокого давления, который показывает давление кислорода в баллоне. Из редуктора кислород под давлением 5,5±1 кг/см 2 подается к регулятору и вентилю 15, при помощи которого регулируется количество кислорода, поступающего в прибор (минутная вентиляция легких).
На входе в прибор установлен инжектор 5. При прохождении кислорода через инжектор в камере 6 создается разрежение и через клапан 7 подсасывается атмосферный воздух, при этом создается смесь кислорода и воздуха до 45% содержания кислорода.
Полученная газовая смесь по каналу 13 проходит через конденсатор-увлажнитель, переходник для масок 10 и через маску 11 поступает в легкие больного. Наступает вдох.
По мере наполнения газом легкие растягиваются, и в них повышается давление, которое распространяется под мембранное пространство 12. По достижении давления +15 мм рт. ст. мембрана 9 прогибается вверх и посредством рычага опускает клапан 8 в нижнее положение, шток клапана 8 при этом откроет клапан 14. Кислород после инжектора выходит через клапан 14 в атмосферу, а создаваемое инжектором разрежение через канал 13 распространяется в легкие больного.
Таким образом, исключают возможность повышения давления и разрежения в легких больного выше допустимых величин, обеспечивая этим безопасность работы.
При аспирации открывается вентиль 4, и под действием эжектора 3 в аспирационном стакане 2 создается резрежение. Ко второму ниппелю аспирационного стакана присоединяют резиновую трубку, на второй конец которой через прозрачную трубку 1 надевают нужного размера катетер 19. Катетер вводят в трахею через нос или рот, и отсасываемая жидкость будет стекать в аспирационный стакан.
Для приведения аппарата в действие необходимо кислородный редуктор 2 с манометром прикрепить к наполненному 2-литровому кислородному баллону 1 при помощи накидной гайки, затянув ее ключом. Хомутом баллон прикрепить к футляру. Вместо маски к переходнику 15 прикрепить контрольный резиновый мешок 14. Медленно открыть вентиль кислородного баллона; стрелка манометра укажет давление кислорода в баллоне.
Повернув рукоятку регулятора частоты дыхания 5 на 1-1,5 оборота против часовой стрелки, открывают доступ кислороду в дыхательный автомат 11.
В этом положении контрольный резиновый мешок периодически надувается и сжимается.
Настроив аппарат для работы, к переходнику для масок 15 присоединяют нужного размера маску, в рот больного вставляют языкодержатель, включают аппарат, надевают маску на лицо больного и закрепляют ее наголовником. Регулятором устанавливают нужную частоту дыхания (не чаще 20-25 раз в минуту).
Рис. 4. Портативный аппарат искусственного дыхания ДП-2
Примечание. Малейшая негерметичность системы может привести к прекращению работы аппарата. Если аппарат самопроизвольно повышает частоту дыхательных актов во время работы, то это говорит о закупорке дыхательных путей больного.
Для подачи кислорода интубированному больному аппарат ДП-2 присоединяют через металлический переходник 15 к интубатору.
Прекращая работу аппарата, вначале закрывают вентиль кислородного баллона, а затем вентиль регулятора частоты дыхания.
Ингалятор КИ-3М предназначен для дачи кислорода одному или двум больным одномоментно.
Ингалятор КИ-3М имеет следующие основные части:
Портативный наркозный аппарат АН-8 предназначен для кратковременного обезболивания при травме, родах, стенокардии и инфаркте миокарда, психических реакциях.
В качестве наркотического средства употребляют закись азота в смеси с кислородом.
Аппарат АН-8 состоит из следующих основных узлов:
На панели управления размещены все основные измерительные приборы и узлы аппарата.
а) Редукторы. В нижней части внутренней стороны панели расположен редуктор для кислорода 6, который отрегулирован на давление 2-3 атм (но не более 5), и редуктор для закиси азота 7, показывающий постоянно 50 атм, так как закись азота находится в баллоне в жидком состоянии. Падение давления ниже 50 атм говорит о полном испарении закиси азота. Рабочее давление закиси азота, поступающей к аппарату, будет равно 2-3 атм. Для того чтобы давление в системе не повышалось более допустимого, в редукторах предусмотрены предохранительные клапаны, которые при повышении давления открываются и сбрасывают избыток газа в атмосферу. Отбор газа из редукторов осуществляется вентилями для кислорода и закиси азота.
б) Блок дозиметров 8, предназначен для точной регулировки состава и количества смесей газов, подаваемых больному. Это конусные ротометрические стеклянные трубки с движущимися внутри поплавками, помещенные в металлической коробке. На наружных поверхностях трубок нанесены шкалы с делениями, соответствующими 10 л расхода газов. В верхнем коллекторе дозиметра смонтирован предохранительный клапан, отрегулированный на давление 280-300 мм вод. ст.
в) Клапан экстренной подачи кислорода 9, предназначен для дополнительной подачи кислорода при проведении искусственного дыхания. Газ к клапану подается от кислородного редуктора, для чего при необходимости надо нажать кнопку для клапана экстренной подачи кислорода.
д) Клапан подсоса воздуха 12. На задней стенке дозиметра укреплен эжектор, предназначенный для подсоса воздуха к подаваемой смеси (газу). Эжектор состоит из эжекционного устройства и клапана для подсоса воздуха, рычаг 12 которого выведен на панель управления. В зависимости от положения рычага 12 клапана подсоса воздуха можно получить:
е) Футляр аппарата 2 состоит из корпуса и крышки. В корпус футляра вставлена панель управления 1. Сзади на корпусе накидными гайками и хомутом прикреплены однолитровые баллоны с кислородом и закисью азота. Слева на корпусе имеется отверстие с ниппелем, к которому присоединяется шланг 5. Имеющиеся ручка и ремень позволяют переносить аппарат на руках и на плече. В гнезда на крышке футляра укладывается комплект принадлежностей аппарата
з) Шланг. Выходной ниппель аппарата АН 8 соединяется с дыхательными путями больного шлангом 5.
К ниппелям клапанной коробки прикреплены гофрированная трубка и маска
и) Комплект принадлежностей (рис. 7). В комплект аппарата входят;
Газы из баллонов 1 под высоким давлением поступают к редукторам 2 которые понижают давление.
После редуцирования газы подводятся к вентилю для кислорода 3 и вентилю для закиси азота 5; при помощи этих вентилей кислород и закись азота поступают по ротометрам 7 и 8 в дозиметр. После смешения кислорода с закисью азота в смесительной камере 9 газы поступают в мешок 11, который служит аккумулятором газов, и далее по гофрированной трубке 12 направляются к клапанной коробке 14. При вдохе клапан 13 под действием созданного разрежения в маске 18 и клапанной коробке 14 перемещается вправо и пропускает газовую смесь к дыхательным путям больного. При выдохе клапан 13 под действием пружины 16 перемещается влево и перекрывает входное отверстие клапанной коробки, в результате чего газы, подаваемые дозиметром, поступают в мешок 11, наполняя его, а выдыхаемые газы через образовавшуюся щель 15 и клапан выхода 17 выбрасываются в атмосферу.
Искусственное дыхание осуществляется путем ритмического сжатия мешка 11 с частотой, соответствующей частоте дыхания. При этом акт вдоха приходится на время сжатия мешка 11, когда газ выжимается из него.
Выдох происходит пассивно благодаря эластичности грудной клетки через клапан выдоха 17, когда блок клапанов под действием пружины 16 возвратится в исходное положение.
Для предотвращения повышения давления более 280-300 мм вод. ст. в системе аппарата предусмотрен предохранительный клапан 10, исключающий возможность травматизма легких.
Для дополнительной подачи кислорода аппарат снабжен кнопкой 4 клапана для экстренной подачи кислорода, при помощи которой можно быстро освежить смесь, циркулирующую в системе, и раздуть мешок при проведении искусственного дыхания.
В целях экономии кислорода в аппарате предусмотрен эжектор 6, который подсасывает в подаваемую смесь атмосферный воздух. Надо помнить, что подсос воздуха с содержанием в нем закиси азота более 50% включать нельзя.
Для установки аппарата в рабочее положение необходимо:
По окончании работы следует:
Чурсин В.В. Искусственная вентиляция легких (учебно-методическое пособие)
Информация
Физиология дыхания
Анатомия
Проводящие пути
Нос — первые изменения поступающего воздуха происходят в носу, где он очищается, согревается и увлажняется. Этому способствует волосяной фильтр, преддверие и раковины носа. Интенсивное кровоснабжение слизистой оболочки и пещеристых сплетений раковин обеспечивает быстрое согревание или охлаждение воздуха до температуры тела. Испаряющаяся со слизистой оболочки вода увлажняет воздух на 75-80%. Длительное вдыхание воздуха пониженной влажности приводит к высыханию слизистой оболочки, попаданию сухого воздуха в легкие, развитию ателектазов, пневмонии и повышению сопротивления в воздухоносных путях.
Трахея — основной воздуховод, в ней согревается и увлажняется воздух. Клетки слизистой оболочки захватывают инородные вещества, а реснички продвигают слизь вверх по трахее.
Бронхи (долевые и сегментарные) заканчиваются концевыми бронхиолами.
при низком давлении растяжения, уменьшает действие сил, вызывающих накопление жидкости в тканях. Кроме того, сурфактант очищает вдыхаемые газы, отфильтровывает и улавливает вдыхаемые частицы, регулирует обмен воды между кровью и воздушной средой альвеолы, ускоряет диффузию СО2, обладает выраженным антиокислительным действием. Сурфактант очень чувствителен к различным эндо- и экзогенным факторам: нарушениям кровообращения, вентиляции и метаболизма, изменению РО2 во вдыхаемом воздухе, загрязнению его. При дефиците сурфактанта возникают ателектазы и РДС новорожденных. Примерно 90-95% альвеолярного сурфактанта повторно перерабатывается, очищается, накапливается и ресекретируется. Период полувыведения компонентов сурфактанта из просвета альвеол здоровых легких составляет около 20 ч.
увеличением скорости потока (форсирование вдоха или выдоха) сопротивление дыхательных путей увеличивается.
Сопротивление дыхательных путей зависит также от объема легких. При большом объёме паренхима оказывает большее «растягивающее» действие на дыхательные пути, и их сопротивление уменьшается. Применение ПДКВ (PEEP) способствует увеличению объема легких и, следовательно, снижению сопротивления дыхательных путей.
Сопротивление дыхательных путей в норме составляет:
Острая дыхательная недостаточность
Классификация ОДН
В соответствии с вышеизложенным (с позиции оказания экстренной помощи), в первую очередь нужно классифицировать ОДН по тяжести.
Наиболее удобно в реаниматологии классифицировать все синдромы, связанные с органной недостаточностью (точнее – с функциональной недостаточностью того или иного органа) по степени компенсации – способности выполнять свои функции. Любую недостаточность можно разделить на компенсированную, субкомпенсированную и некомпенсированную.
Взяв для аналогии классификации Дембо А.Г. (1957), Rossier (1956), Малышева В.Д. (1989) можно разделить ОДН на:
— Некомпенсированную, когда при выраженных нарушениях механики дыхания не поддерживается нормальный газовый состав крови и уже абсолютно не удовлетворяются метаболические потребности организма. Клинически в состоянии покоя ЧДД более 35 в мин или брадипноэ ( 1, увеличивается физиологическое мертвое пространство, сокращается площадь реального газообмена. Как итог, прогрессирует гипоксемия и гипоксия, которые невозможно компенсировать развивающимся тахипноэ. Для ТЭЛА, кроме того, характерны выраженные гемодинамические нарушения и явления правожелудочковой недостаточности, что усугубляет ситуацию.
Искусственная вентиляция легких
Однако на практике существенное отрицательное влияние ИВЛ на функцию почек наблюдается достаточно редко. Вероятно, положительное влияние на оксигенацию адекватно проводимой ИВЛ все-таки превалирует над отрицательным антидиуретическим эффектом. И в практике автора, и по данным литературы нередки случаи, когда при развивающейся олигурии на фоне гипоксии различного генеза (ОРДС, артериальная гипотен-зия, гестозы) перевод больных на ИВЛ (в комплексе с другой терапией) сопровождался увеличением диуреза вплоть до полиурии. Надо думать, это связано с устранением гипоксии, снижением уровня катехоламинов, купированием спазма артериол и т. д. Прогрессирование олигурии чаще всего обусловлено другой причиной (например, органическими изменениями почек, нескоррегированной гиповолемией, эндогенной или экзогенной интоксикацией).
Возможное отрицательное действие ИВЛ на функцию печени и ЖКТ связано со следующими механизмами:
Принципы работы аппаратов ИВЛ
Существуют несколько способов осуществления цикличности:
— По давлению – аппарат контролирует давление в дыхательном контуре и по заданным величинам давления в конце вдоха и выдоха обеспечивает цикличную ИВЛ. Принцип работы следующий – генератор сжатой газовой смеси (компрессор, турбина) осуществляет вдох – раздувает лёгкие, пока в них не поднимется давление, например до 18 см.вод.ст., после чего срабатывают клапана и лёгким пациента даётся возможность освободиться от избыточного давления, удалив отработанную газовую смесь и снизив давление, например до 0 см вод.ст. Затем опять начинается вдох, опять до достижения 18 см.вод.ст. и т.д. Изменяя величины давления для срабатывания клапанов и производительность генератора можно менять параметры ИВЛ – ДО, ЧД и МОД.
— По частоте – аппарат контролирует время фаз дыхательного цикла – вдоха и выдоха. Зная частоту дыхания и соотношения длительности фаз, можно рассчитать длительность вдоха и выдоха. Например, ЧД – 10 в минуту, значит на один дыхательный цикл (вдох+выдох) уходит 6 секунд. При соотношении вдох:выдох (I:E) – 1:2, длительность вдоха составит 2 секунды, выдоха 4 секунды. Принцип работы следующий – генератор сжатой газовой смеси (компрессор, турбина) осуществляет вдох – раздувает лёгкие в течении 2-х секунд, после чего срабатывают клапана и лёгким пациента даётся возможность освободиться от отработанной газовой смеси в течении 4-х секунд. Изменяя ЧД (и/или I:E) и производительность генератора можно менять ДО и МОД.
— По объёму – аппарат контролирует объём газовой смеси, нагнетаемой в лёгкие пациента, обеспечивая ДО. Затем даётся время для освобождения от отработанной газовой смеси. Изменяя ДО и производительность генератора (МОД), при заданном соотношении I:E, можно изменять ЧД.
Достаточно давно появился (ещё в РО-5), но только сейчас широко используется ещё один принцип управления цикличностью:
— По усилию пациента – когда сам больной инициирует вдох и генератор нагнетает в его лёгкие заданный ДО. В этом случае такие показатели как ЧД и, соответственно МОД, определяются самим пациентом. Эти триггерные (откликающиеся) системы определяют попытки самостоятельного вдоха а) по созданию небольшого отрицательного давления в дыхательном контуре или б) по изменению потока газовой смеси.
В более современном представлении классификацию по принципу обеспечения цикличности можно представить в следующем виде:
— Аппараты или режимы ИВЛ с контролем дыхательного объёма. Работая «по частоте», т.е. в рамках расчётного времени на вдох, аппарат рассчитывает с какой скоростью надо доставить заданный ДО в лёгкие пациента.
— Аппараты или режимы ИВЛ с контролем давления на вдохе. Работая также «по частоте», т.е. в рамках расчётного времени на вдох, аппарат с определённой скоростью и до достижения установленного давления в дыхательных путях, нагнетает в лёгкие пациента ДО, измеряя его величину.